Definíció és alapfogalmak
Eutanáziáról akkor beszélünk, amikor egy személy életének véget vetünk, mert betegség vagy fájdalom miatt szenved. A kifejezés alatt általában azt értjük, hogy egy másik személy (gyakran orvos) aktív beavatkozással megszünteti a beteg életét a szenvedés enyhítése céljából. Ez különbözik az asszisztált öngyilkosságtól, amikor valaki segít valakinek megölni magát úgy, hogy halálos eszközt vagy gyógyszert ad a betegnek, de a tényleges alkalmazásról a beteg dönt, és ő maga veszi be a szereket. Szintén különbözik a gyilkosságtól, ahol a cselekmény motivációja nem a beteg szenvedésének megszüntetése, hanem más, általában bűnös szándék.
Típusok
- Önkéntes eutanázia: a beteg kifejezett, tájékozott beleegyezésével történik (kéri a beavatkozást).
- Nem önkéntes eutanázia: a beteg nem képes döntését közölni (pl. kóma), és más döntéshozók hozzák meg a döntést a beteg helyett.
- Involuntáris (akarata ellenére végrehajtott) eutanázia: amikor a beavatkozást a beteg ellenére végzik – ez jogi és etikai értelemben általában gyilkosság.
- Aktív eutanázia: közvetlen, szándékos beavatkozás a halál előidézésére (például halálos injekció).
- Passzív eutanázia: életfenntartó kezelések visszautasítása vagy megszakítása (pl. lélegeztetés leállítása), amikor a kezelés folytatása a beteg halálát késleltetné, de nem gyógyítaná.
Asszisztált öngyilkosság és eutanázia közötti különbség
Az asszisztált öngyilkosság (physician-assisted suicide, PAS vagy angolul physician-assisted death, PAD) esetén az orvos biztosítja a halálhoz szükséges eszközt vagy gyógyszert, de a beteg az, aki saját kezűleg alkalmazza azt. Ezzel szemben az eutanázia esetén általában az orvos adja be a halálos szereket a betegnek, tehát a halál közvetlen aktusa nem a beteg, hanem a beavatkozó személy tevékenysége.
Etikai kérdések és vitapontok
- Autonómia és önrendelkezés: a betegek joga saját életük végét illetően – sokan szerint az önrendelkezés alátámasztja az eutanázia vagy az asszisztált öngyilkosság lehetőségét.
- Élet szentsége: mások a minden emberi élet védelmét hangsúlyozzák, függetlenül a szenvedéstől.
- Gyógyszeres és orvosi visszaélések kockázata: aggodalom él a „csúszda” (slippery slope) jelensége miatt, miszerint a kritériumok lassan tágulhatnak, sérülékeny csoportok hátrányára.
- Palliatív ellátás szerepe: a korszerű fájdalomcsillapítás és palliatív ellátás sok esetben jelentősen csökkentheti a kérdést, ezért az eutanázia etikai és gyakorlati értékelésekor gyakran vizsgálják a hozzáférhetőség és minőség kérdését.
Jogi helyzet – áttekintés világszerte
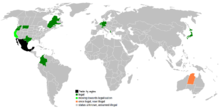
Az eutanázia a legtöbb országban illegális. Ugyanakkor több államban és országban szabályozott formában engedélyezett valamelyik típusa (gyakran csak orvos által asszisztált öngyilkosság vagy szigorúan feltételes eutanázia). Példák:
- Hollandia és Belgium: aktív eutanázia jogilag engedélyezett, szigorú feltételek mellett; mindkét országban viták vannak a kritériumok bővüléséről (pl. súlyos pszichiátriai esetek, bizonyos feltételek mellett kiskorúak esetén).
- Új-Zéland: a Parlament megszavazta az élet végi választásról szóló törvényt, amelyet a közvéleményreferendum is megerősített; a bevezetés részletei és a szabályok szigorú feltételeket határoznak meg. A törvényt körülvevő vitában olyan kritikák is megjelentek, mint az Is it Time to Kill the Kiwi című könyvben idézett vélemények – például Simeon Brown szerint a nemzetközi precedensek szerint az eutanázia rendszerek veszélyeztethetik a sérülékeny csoportokat.
- Ausztrália: a szövetségi államok többségében (például Victoria és később más államok) elfogadtak ún. Voluntary Assisted Dying törvényeket; a részletek államonként eltérnek.
- Egyesült Államok: maga az eutanázia általában tiltott, de több államban legális az orvos által támogatott öngyilkosság (Death with Dignity-szerű törvények). Ilyen államok többek között Oregon, Washington, California, Colorado, Hawaii, Maine, New Jersey, New Mexico, Vermont és a District of Columbia; Montana esetében a Legfelsőbb Bíróság egyes döntései értelmeztek engedélyezést (bírósági precedens), de a szabályozás államonként eltérő.
- Kanada: 2016 óta legális a Medical Assistance in Dying (MAID), amelynek feltételeit azóta többször bővítették és módosították.
- Svájc: az asszisztált öngyilkosság megengedett, és léteznek erre szakosodott szervezetek (például Dignitas); az aktív eutanázia azonban általában tilos.
- Spanyolország, Luxemburg és Kolumbia is rendelkezik szabályozással, amelyek bizonyos körülmények között engedélyezik a segített halált vagy eutanáziát.
Ahol engedélyezett, ott rendszerint sok szabály van: több orvosi vélemény, a beteg döntési képességének igazolása, várakozási idők, dokumentáció és állami felügyelet. Általában csak súlyos, visszafordíthatatlan vagy elviselhetetlen szenvedéssel járó állapot esetén alkalmazzák; egyes jogrendszerekben külön meg vannak határozva a jogosultsági kritériumok, például hogy a beteg halálos beteg legyen, vagy hogy más kezelések hatástalanok legyenek.
Szabályozási elemek és biztonsági mechanizmusok
- Tájékozott beleegyezés és döntési képesség (kompetencia) ellenőrzése.
- Független második orvosi vélemény és gyakran etikai bizottság bevonása.
- Várakozási idő a kérvény és a végrehajtás között, ismételt megerősítés lehetősége.
- Pontos dokumentáció, bejelentési kötelezettség és felügyeleti/ellenőrző mechanizmusok a visszaélések megelőzésére.
Kapcsolódó orvosi gyakorlatok
- Palliatív ellátás és fájdalomcsillapítás: a legtöbb szakmai szervezet kiemeli, hogy a korszerű palliatív ellátás és megfelelő fájdalomcsillapítás fontos alternatíva, amely sok beteg szenvedését csökkentheti.
- Palliatív sedáció: súlyos, kezelhetetlen tünetek esetén alkalmazott mély altatás, amely a tudat szintjét csökkenti – ez nem azonos az eutanáziával, bár etikai és jogi kérdéseket vet fel.
Összegzés
Az eutanázia és az asszisztált öngyilkosság összetett jogi, orvosi és etikai kérdéskört alkot, amelyben a beteg önrendelkezési joga, az élet védelme, a visszaélések megakadályozása és a palliatív lehetőségek minősége mind fontos szerepet játszanak. A nemzetközi gyakorlat sokféle megoldást mutat: egyes országok szigorúan tiltják, mások részletes szabályok mellett engedélyezik. A döntések meghozatalakor alapvető fontosságú a tájékozott beleegyezés, a kompetencia vizsgálata és szilárd jogi-erkölcsi keretek kialakítása.