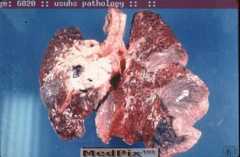
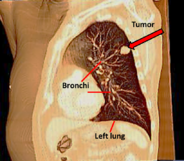
Tüdőrák akkor alakul ki, amikor az egyik vagy mindk két tüdőben lévő sejtek szabályozatlanul szaporodnak. A tüdőrák a világ egyik leggyakoribb és legtöbb halált okozó daganatos megbetegedése: évente körülbelül 1,8 millió ember hal meg miatta, többen, mint bármely más ráktípusban. A férfiaknál továbbra is a vezető rákos eredetű haláleset, a nők körében pedig a második leggyakoribb. A tüdőrákos betegek többsége hosszú évekig dohányzott, de előfordulnak nemdohányzó betegekben kialakuló formák is.
Okok és kockázati tényezők
A tüdőrák kialakulásában több tényező játszhat szerepet. A legfontosabb kockázati tényezők:
- Dohányzás (cigaretta, szivar, pipa) – a leggyakoribb ok;
- Passzív dohányzás – a másodlagos füst is növeli a kockázatot;
- Radongázhoz való tartós expozíció (lakóhelyen vagy munkahelyen magas radonszint);
- Munkahelyi ártalmak (azbeszt, nikkel, króm, bizonyos kátrányok és pormaradványok);
- Légszennyezés – hosszú távú kitettség növeli a kockázatot;
- Genetikai hajlam és családi halmozódás;
- Korábbi tüdőbetegségek vagy sugárkezelés a mellkas területén.
Típusok
A tüdőráknak két fő típusa van, amelyek eltérően viselkednek és különböző kezelést igényelnek: kissejtes tüdőrák (SCLC) és nem kissejtes tüdőrák (NSCLC).
Nem kissejtes tüdőrák
A nem kissejtes tüdőrák (NSCLC) a tüdőrákos esetek mintegy 85–90%-át teszi ki. Ennek három gyakori altípusa van:
- Laphámsejtes (epidermoid) karcinóma — gyakran a központi légutak közelében alakul ki, erősebb kapcsolatban a dohányzással;
- Adenokarcinóma — a perifériás tüdőrészben jelentkező típus, gyakori nemdohányzókban is;
- Nagysejtes (differenciálatlan) karcinóma — gyorsan növő, kevésbé differenciált forma.
Kissejtes tüdőrák (SCLC)
A kissejtes tüdőrák kevesebb esetet képvisel, de általában agresszívabb: gyorsan növekszik és korán ad áttéteket. Gyakori a dohányosok körében, és gyakran reagál kemoterápiára és sugárkezelésre, de kiújulási hajlama nagyobb.
Tünetek
A tüdőrák kezdetben gyakran tünetmentes lehet; a tünetek később, a daganat növekedésével vagy áttétképződéssel jelentkeznek. Leggyakoribb panaszok:
- hosszan tartó, folyamatos köhögés vagy köhögés megváltozása;
- vérköpés (hemoptysis);
- légszomj, nehézlégzés;
- mellkasi fájdalom;
- rekedtség (ha a gégeideg érintett);
- gyakori tüdőgyulladás vagy hörghurut;
- nem szándékos fogyás, fáradékonyság;
- paraneoplasztikus szindrómák (pl. kissejtes tumoroknál SIADH miatti hyponatraemia, laphámsejtesnél hypercalcaemia).
Diagnózis
A tüdőrák felismerése és pontos típusa/stádiuma alapvető a kezelés megtervezéséhez. A diagnosztikus lépések:
- Alapvizsgálat: mellkasröntgen és nagyfelbontású tüdő-CT (thorax CT);
- PET–CT a daganat metabolikus aktivitásának és az áttétek keresésére;
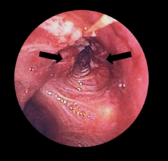
- Biopszia a daganat szövettani típusának meghatározásához — bronchoszkópia során vett mintából, CT-vezérelt tűbiopsziából vagy műtéti mintából;
- Tüdőfunkciós vizsgálat és általános laborvizsgálatok a kezelésre való alkalmasság felméréséhez;
- Molekuláris és immunológiai vizsgálatok (pl. EGFR, ALK, ROS1 mutációk, BRAF, MET, RET, NTRK, valamint PD-L1 kifejeződés) a célzott és immunterápiák megtervezéséhez;
- Mediastinoszkópia vagy endoszonikus bronchialis ultrahang (EBUS) a nyirokcsomók vizsgálatára és mintavételre.
Stádium és prognózis
A daganat stádiumát (terjedését) a TNM-rendszerrel határozzák meg NSCLC esetén: tumor mérete és helye (T), regionális nyirokcsomó-áttétek (N) és távoli áttétek (M). A kissejtes tüdőrákot gyakran két csoportba sorolják: korlátozott (limited) és kiterjedt (extensive) stádium. A túlélés nagyban függ a stádiumtól: korai, lokalizált betegségben lényegesen jobb a prognózis, míg előrehaladott stádiumban a kezelés főként tünetcsillapításra és élettartam meghosszabbítására irányul.
Kezelési lehetőségek
A kezelést a daganat típusa, stádiuma, a beteg általános állapota és molekuláris jellemzői határozzák meg. A főbb lehetőségek:
- Sebészet: korai stádiumú NSCLC-ben a sebészi eltávolítás (pl. lobectomia vagy pneumonectomia) lehet a legjobb gyógyító esély. Gyakran kombinálják elő- vagy utókezeléssel.
- Sugárkezelés: helyi kontrollra és tüneti kezelésre alkalmazzák; kissejtes tüdőrákban és inoperábilis esetekben is fontos szerepe van. Modern módszerek (pl. stereotaxiás testradioterápia, SBRT) kis, perifériás daganatoknál hatékony alternatíva lehet.
- Kemoterápia: hagyományos rendszeres gyógyszeres kezelés, amely sok esetben a kezelés bázisa, különösen kissejtes tüdőrákban és előrehaladott NSCLC-ben.
- Célzott terápia: molekuláris eltérésekre ható gyógyszerek (pl. EGFR-gátlók, ALK-inhibitorok, ROS1-, BRAF-, MET-, RET-, NTRK-célzott szerek). Ezek kifejezetten hatékonyak lehetnek az érintett mutációval rendelkező betegeknél.
- Immunterápia: az immunrendszer „felébresztésére” szolgáló készítmények (pl. PD-1/PD-L1 gátlók) egyre fontosabbak előrehaladott NSCLC kezelésében, különösen PD-L1 magas kifejeződés esetén vagy kombinációban kemoterápiával.
- Multimodális kezelés: a speciális helyzetekben sebészet, sugárterápia és gyógyszeres kezelés kombinációja adja a legjobb eredményt (pl. helyi előrehaladott III. stádiumban).
- Támogató és palliatív ellátás: tünetek enyhítése, életminőség javítása, fájdalomcsillapítás, légzési nehézségek kezelése és pszichoszociális támogatás.
Mellékhatások és életminőség
A kezelésekhez gyakran társulnak mellékhatások: émelygés, fáradtság, hajhullás, vérképelfajulások, tüdő- vagy idegi károsodás. A célzott terápiák és immunkezelések profilja eltérő: adott esetben mérsékeltebb általános mellékhatásokkal, de specifikus szervi toxicitásokkal társulhatnak (pl. tüdőgyulladás immunterápia esetén). A kezelőorvos és a szakápolók fontos szerepet játszanak a mellékhatások megelőzésében, felismerésében és kezelésében.
Szűrés és megelőzés
A legfontosabb megelőzés a dohányzás elkerülése és a leszokás támogatása. További megelőző lépések:
- dohányzás leszoktatás, nikotinpótló kezelések, viselkedésterápia;
- radonszint mérése és szükség szerinti elleni védekezés a lakóhelyen;
- munkahelyi biztonsági intézkedések veszélyes anyagokkal dolgozóknak;
- a légszennyezés csökkentése és az egészséges életmód támogatása.
Magas kockázatú személyeknél (pl. jelentős dohányzási anamnézis) egyes országokban alacsony dózisú CT-vel végzett szűrés (LDCT) ajánlott lehet — erről beszéljen orvosával, aki személyre szabottan tud tanácsot adni.
Követés és rehabilitáció
Kezeletlen vagy kezelt betegek rendszeres orvosi követése fontos a kiújulás vagy új daganatok korai felismeréséhez. A tüdőfunkciók javítását szolgáló rehabilitáció, nyújtás, légzőgyakorlatok és fizikai aktivitás segíthet az életminőség javításában. Pszichológiai és szociális támogatás, dohányzás utáni segítségnyújtás, táplálkozási tanácsadás szintén hasznosak.
Mikor forduljon orvoshoz?
Ha tartós köhögést, vérköpést, megmagyarázhatatlan fogyást, vagy újonnan jelentkező légzési nehézséget tapasztal, keresse fel háziorvosát vagy tüdőgyógyászát. Korai kivizsgálás javíthatja a kezelési lehetőségeket és az esélyeket.
A tüdőrák kezelése gyorsan fejlődik: új célzott gyógyszerek, kombinált terápiák és immunkezelések folyamatosan bővítik a lehetőségeket. Az egyéni kezelési tervet mindig a beteg állapota, a daganat biológiai jellemzői és a beteg preferenciái alapján készítik el a kezelőorvosok.